ลาวจางรู้สึกเสียใจมากเมื่อเร็ว ๆ นี้พี่ชายของพี่ชายของเขาพบว่ามะเร็งทวารหนักยังอยู่ในระดับสูงเขาเป็นคนที่มีสุขภาพดีมากเขามีการรักษาหลายอย่างหลังจากการผ่าตัดและเคมีบำบัด ตามที่ฉันไม่คิดว่าสิ่งที่เกิดขึ้นก่อนหน้านี้เพียงแค่ว่าในช่วงหกเดือนที่ผ่านมามีเลือดอยู่ในอุจจาระและฉันมักจะรู้สึกว่ามันเป็นริดสีดวงทวารเพียงใช้ยาบางอย่าง ไปโรงพยาบาลเพื่อตรวจลำไส้ใหญ่และพบมะเร็งทวารหนักโดยไม่คาดหมาย แพทย์บอกว่านี่เป็นกรณีที่พบได้บ่อยที่สุดในการรักษาโรคมะเร็งเป็นโรคริดสีดวงทวาร จำได้ว่าบางครั้งเขามีเลือดปนเปื้อนอยู่เล็กน้อยและจางก็รู้สึกไม่สบายใจอยู่เสมอ มันง่ายที่จะตัดสินใจว่าจะไปโรงพยาบาลหมอบอกว่าน้องชายของภรรยาไม่มีความสัมพันธ์ทางสายเลือดและไม่สามารถพิจารณาความสัมพันธ์นี้ได้อย่างไรก็ตามเมื่อเขาอายุมากกว่า 50 ปีและมีเลือดอยู่ในอุจจาระ
ปัจจุบันประเทศจีนแนะนำผู้คนที่มีอายุ 50-75 ปีโดยไม่คำนึงถึงเพศและมีคุณสมบัติดังต่อไปนี้:
- การตรวจเลือดไสยอุจจาระเป็นบวก
- ก่อนหน้านี้มีติ่ง adenomatous ลำไส้ใหญ่
- โรคที่เป็นมะเร็งเช่นลำไส้ใหญ่และโรคของโครห์น
ควรทำการตรวจคัดกรองมะเร็งลำไส้ใหญ่
นอกจากนี้บางคนที่มีการกลายพันธุ์ทางพันธุกรรมนั่นคือผู้ป่วยที่มีโรคทางพันธุกรรมบางอย่างรวมถึง
ครอบครัว adenomatous polyposis (FAP);
โรคมะเร็งลำไส้ใหญ่และทวารหนัก nonpolyposis (HNPCC, กลุ่มอาการของโรคลินช์);
MUTYH ที่เกี่ยวข้องกับ polyposis (MAP);
เมลานินซินโดรมคราบจุลินทรีย์ระบบทางเดินอาหาร (PJS);
โพลีโพลิสสำหรับเด็กและเยาวชน (JPS)
ผู้ป่วยและสมาชิกในครอบครัวควรเริ่มการตรวจคัดกรองมะเร็งลำไส้ใหญ่ก่อนหน้านี้และยังต้องการการผ่าตัดลำไส้ใหญ่
.การตรวจคัดกรองมะเร็งลำไส้ใหญ่เท่ากับการส่องกล้องลำไส้ใหญ่หรือไม่
มันไม่ได้เป็น วิธีการตรวจคัดกรองโรคมะเร็งลำไส้ใหญ่แบ่งได้เป็นสองประเภท: ไม่รุกล้ำและรุกราน
การทดสอบแบบไม่รุกราน ได้แก่ การตรวจเลือดไสยอุจจาระ, พลาสมา septin9 การตรวจสอบเมทิลเลชั่นยีน, การตรวจดีเอ็นเออุจจาระ, การส่องกล้องเสมือนจริง, การส่องกล้องลำไส้ใหญ่, การส่องกล้องแคปซูลลำไส้ใหญ่, ฯลฯ ;
การตรวจสอบการบุกรุกส่วนใหญ่หมายถึงลำไส้และการตรวจสวนแบเรียมยังมีอยู่ในโรงพยาบาลตามเงื่อนไขแบเรียมและก๊าซบางส่วนจะถูกฉีดจากทวารหนักเข้าสู่ลำไส้ใหญ่การสังเกต X-ray ของการเคลือบแบเรียมในลำไส้สามารถหาติ่งเนื้องอก แผลเช่นแผลเช่นเดียวกับการสังเกตลำไส้โค้งเป็นตัวเลือกสำหรับผู้ที่กลัวลำไส้หรือผู้ที่ไม่สามารถดำเนินการส่องกล้องด้วยเหตุผลหลายประการ
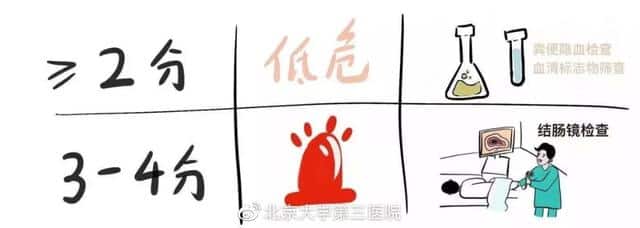
ผู้ที่มีคะแนน 0-2 มีความเสี่ยงต่ำและการตรวจเลือดไสยอุจจาระหรือ (และ) การตรวจคัดกรองเครื่องหมายซีรั่มได้รับการพิจารณา ผู้ที่มีคะแนน 3-6 มีความเสี่ยงสูงและควรทำการส่องกล้องตรวจลำไส้ใหญ่ คุณสามารถเลือกวิธีการคัดกรองที่เหมาะสมตามคะแนนของคุณ
แบบสอบถามง่ายๆนี้ดูเหมือนจะมีปัจจัยเสี่ยงหลายประการสำหรับโรคมะเร็งลำไส้ใหญ่เช่นอายุและเพศเป็นปัจจัยด้านประชากรศาสตร์อุบัติการณ์ของโรคมะเร็งลำไส้ใหญ่เพิ่มขึ้นตามอายุและผู้ชายมีความเสี่ยงสูง สำหรับผู้หญิง ประวัติครอบครัวเป็นอีกหนึ่งปัจจัยเสี่ยงที่สำคัญมะเร็งลำไส้ใหญ่เป็นมะเร็งร้ายที่มีความบกพร่องทางพันธุกรรมที่ชัดเจนเมื่อมีมากกว่าหนึ่งคนแรกที่สัมพันธ์กับโรคมะเร็งลำไส้ใหญ่ระดับปริญญาอัตราส่วนความเสี่ยงโดยรวมของบุคคลนี้กับมะเร็งลำไส้ใหญ่คือ 2 0.24 ดังนั้นผู้ป่วยโรคมะเร็งลำไส้ใหญ่และทวารหนักในหมู่สมาชิกในครอบครัวทันทีจึงควรตรวจคัดกรองลำไส้ใหญ่ถึงอายุ 40 ปี กล่าวอีกนัยหนึ่งถ้าสมาชิกในครอบครัวที่มีความสัมพันธ์ทางสายเลือดโดยตรงที่บ้านมีโรคมะเร็งลำไส้ใหญ่และทวารหนักควรดำเนินการลำไส้ใหญ่หลังอายุ 40 ถ้าเงื่อนไขอนุญาต

นอกจากนี้โรคเบาหวานประเภท 2 ยังเป็นปัจจัยเสี่ยงสูงสำหรับโรคมะเร็งลำไส้ใหญ่ นอกจากนี้ยังมีปัจจัยเสี่ยงหลายอย่างที่เกี่ยวข้องกับวิถีชีวิตและปัจจัยด้านอาหารเช่นเนื้อสัตว์ไขมันการบริโภคน้ำตาลการสูบบุหรี่การมีน้ำหนักเกินหรือเป็นโรคอ้วน ดังนั้นจึงแนะนำให้รักษาอาหารเพื่อสุขภาพและการใช้ชีวิต
โรคที่พบได้ยากบางชนิดก็เป็นปัจจัยเสี่ยงต่อการเกิดโรคมะเร็งลำไส้ใหญ่เช่นโรคลำไส้อักเสบซึ่งเป็นโรคลำไส้อักเสบเรื้อรังแบบไม่เฉพาะเจาะจงในปัจจุบันสาเหตุไม่ชัดเจนการรักษาในปัจจุบันสามารถควบคุมการอักเสบได้ แต่ รักษาไม่ได้ การอักเสบเรื้อรังในระยะยาวสามารถกระตุ้นให้เกิดโรคมะเร็งลำไส้ใหญ่ได้ดังนั้นสำหรับผู้ป่วยที่มีประวัติยาวนานมากกว่า 8 ปีหรือมีท่อน้ำดีอักเสบแข็งปฐมภูมิควรทำการตรวจคัดกรองมะเร็งลำไส้ใหญ่ตามระยะเวลาที่กำหนด

ในระยะสั้นตามสถานการณ์จริงของคุณเลือกวิธีการตรวจคัดกรองที่เหมาะสมสำหรับโรคมะเร็งลำไส้ใหญ่เพื่อไม่ให้ถูกมองข้ามหรือไม่ผ่านการตรวจสอบมากเกินไปเพื่อป้องกันตัวคุณเองในระดับสูงสุดและปรับปรุงอัตราการตรวจจับมะเร็งลำไส้ใหญ่
ข้อความ | ระบบทางเดินอาหาร
แหล่งวิดีโอ | กล้องวงจรปิดถนนสู่สุขภาพ
วิดีโอ | ศูนย์ประชาสัมพันธ์
วาดด้วยมือ | ศูนย์โฆษณาชวนเชื่อ
แก้ไข | ศูนย์ประชาสัมพันธ์







